Introducción
En dos notas previas a ésta expuse consideraciones económicas y datos epidemiológicos sobre el avance del Covid-19 en la Argentina tendientes a reflexionar sobre los rasgos generales de una política sanitaria razonable frente a la pandemia, desde la perspectiva del enfoque económico.[1] El objetivo en ambos casos fue contribuir a una evaluación más amplia y constructiva de tal política sanitaria, para resolver un problema de una magnitud inusitada, sobre el cual sólo se fue develando información relevante a medida que el mundo entero pudo estudiar mejor el comportamiento del virus y la efectividad de distintas medidas posibles.
En esta oportunidad continúo en la misma línea, explorando más concretamente nueva evidencia empírica emergente de la base de datos que el Ministerio de Salud de la Nación hizo pública hacia el 20 de junio aproximadamente. Esta información, a su vez, llama la atención sobre la importancia de la información pública –provista por el Estado y de acceso abierto a toda la población– respecto de los cómputos de la capacidad de atención del sistema de salud en su conjunto frente a la progresión de la pandemia. En efecto, ausente tal información pública, coexisten proyecciones o estimaciones muy distintas del tiempo disponible hasta saturar la capacidad de atención de pacientes críticos de Covid-19, y con ellas por lo tanto coexisten también diagnósticos muy distintos respecto de las opciones de política pública disponibles y las urgencias, en cada momento.
El objetivo de esta nota es ilustrar estas diferencias, incorporando, de paso,nueva evidencia obtenible de las bases de datos oficiales recientemente publicadas.
Conceptos generales sobre los cálculos de saturación del sistema de atención crítica
Dada la información epidemiológica disponible actualmente respecto del Covid-19 –a saber, que se trata de un virus con grado de contagiosidad medio/alto, controlable a través de suficiente distanciamiento físico y de cuidados higiénicos, con baja letalidad para la población más joven y sin enfermedades preexistentes, con capacidad de contagio por parte de infectados asintomáticos, para la cual es prácticamente imposible que emerja una vacuna efectiva de acceso amplio durante 2020– médicos / matemáticos / economistas alimentan las decisiones sanitarias respondiendo a la siguiente pregunta: ¿cuánto tiempo resiste el sistema sanitario hasta saturarse?
La respuesta requiere realizar un conjunto de hipótesis, más o menos optimistas/pesimistas, que partan de la mejor descripción de la situación al momento de cada evaluación, con insumos que respondan a preguntas tales como ¿cuál componente del sistema sanitario representa el elemento crítico para determinar su capacidad?, ¿cuál es la capacidad máxima del sistema?, ¿qué tan lejos estamos de ocuparla?y ¿a qué velocidad nos estamos acercando al límite? En otras palabras, el cómputo requiere estimar (evolución esperada de) la oferta y la (evolución esperada de) la demanda de atención crítica, y calcular la fecha en que presumiblemente ambas se intersectarán (según sean las distintas medidas de política pública, y/o supuestos sobre comportamientos privados espontáneos, que se planteen).
Obviamente, distintas hipótesis o supuestos conducen a diferentes estimaciones, pero en todo caso resulta central que tales hipótesis sean consistentes con la evidencia disponible: si la evidencia disponible es confusa o sub-explorada, casi cualquier hipótesis es factible, y ninguna proyección por lo tanto tiene suficiente credibilidad. En tal sentido, todos los datos que puedan ser relevantes para formular o limitar las hipótesisdeben estar disponibles a cualquier interesado en estimar y confirmar o rechazar proyecciones de terceros, llevando por esa vía a un conjunto de estimaciones más próximas entre sí y, por lo tanto, más creíbles para la población en su conjunto. Sobre la base de estimaciones comparables, cuyas diferencias puedan atribuirse a hipótesis o supuestos inevitables debido a la ausencia de conocimiento suficiente sobre la enfermedad, las conductas humanas tienden a internalizar los verdaderos riesgos de la enfermedad (externalidades típicas sobre el congestionamiento del sistema de salud aparte –que son las que convocan a la existencia de regulaciones y prohibiciones tan focalizadas como permita su efectividad), reforzando el aislamiento espontáneo cuando la capacidad de atención del sistema médico se aproxima a una situación crítica.
Al respecto, la información pública provista por distintas autoridades sanitarias sobre tales parámetros ha sido hasta pocos días atrás muy deficiente, en particular respecto de la capacidad u “oferta” del sistema de salud (por ejemplo, sobre la cantidad de camas en unidades de cuidado intensivo (UCI), su ocupación por pacientes con Covid-19 y por pacientes con otras patologías (“no Covid-19”), en cada jurisdicción, diaria o semanalmente; la existencia y características de la red secundaria o de emergencia –cantidad de camas de UCI controladas por el Estado Nacional a ser asignadas a la jurisdicción que sature su sistema de atención crítica, capacidad de traslados de pacientes críticos entre jurisdicciones, capacidad de testeo PCR, etc.), pero también sobre la “demanda” del sistema (por ejemplo, sobre el porcentaje de contagios que requieren atención crítica, la duración promedio de cada internación en UCI por Covid-19, etc.).Sin embargo, hacia el 20/06 el Ministerio de Salud de la Nación puso a disposición del público una base de datos que permite responder (al menos parcialmente) varias de las dudas o ambigüedades previas, tal como se discute a continuación, así como también desde el 24/06 esta autoridad comenzó a incluir información sobre la disponibilidad y ocupación de UCI en los partes diarios, según se comenta a continuación.
Insumos para proyectar la saturación de las UCI
Los datos requeridos para una proyección incluyen, diariamente y por jurisdicción:
- camas UCI para la atención de adultos (e incorporaciones inminentes);[2]
- ocupación de camas UCI por pacientes con Covid-19 y con otras patologías;
- porcentaje de la población contagiada con Covid-19 que requiere atención en UCI; y
- estadía promedio en tal internación.
La estimación de la evolución de los casos puede ser técnicamente sofisticada (ver Ahumada, Espina Mairal y Navajas, 2020), pero una medida de referencia clara es usar la tasa de crecimiento de casos de Covid-19 del momento (última semana).[3]
Con estos datos, sumados a la cantidad diaria y acumulada de contagios registrados, puede estimarse la distancia (días) hasta colmar la oferta según la velocidad de difusión de contagios.
Limitaciones informativas y opciones para la estimación
Hasta aquí, las dificultades –origen de discrepancias en las proyecciones– han sido las siguientes:
- Cantidad de UCI: la información oficial en CABA no incluye las clínicas privadas, que representan más del 50% de la oferta total de camas en esta jurisdicción; en la Provincia de Buenos Aires, la información provista oralmente típicamente versó sobre la cantidad de UCI incorporadas (no el número total ni su distribución geográfica, en GBA vs. resto al menos), y coexistió con información periodística frecuentemente dispar: al 16-06, el Ministerio de Salud de Nación contabilizaba 3.174 UCI en PBA pero en los medios se informaban 4.660 UCI en PBA (siendo el número más reciente, es 5.088, de las cuales 3.757 están en partidos del Gran Buenos Aires –GBA).
- Ocupación de UCI: hasta la tercera semana de junio sólo había información periodística, confusa, a veces sobre ocupación de UCI total y otras sobre ocupación de pacientes con Covid-19;desde el 24 de junio el Ministerio de Salud de la Nación publica en sus partes diarios vespertinos el porcentaje de ocupación general de UCI a nivel país y en el AMBA, así como también la cantidad de UCI ocupadas por pacientes confirmados con Covid-19 (lo cual, utilizando la información sobrecantidad de UCI en el país –unas 11.500– permite calcular la ocupación por Covid-19 y por otras patologías).
- Casos Covid-19 con internación en UCI: se hace referencia al 5% del total de casos (estimación inicial de la OMS).
- Tiempo de internación en UCI por Covid-19: sólo hay información periodística, que recoge la opinión de médicos especialistas que acceden a datos parciales (no oficiales ni públicos), con exposiciones de autoridades públicas que refieren sin mayor precisión lapsosque van desde 15 a 17 días (Nación / CABA) hasta más de 25 días (PBA).
Nueva evidencia
Como punto de partida, la nueva información provista diariamente por el Ministerio de Salud de la Nación permite calcular la ocupación de UCI según pacientes de Covid-19 y otras patologías: con 11.500 UCI en todo el país y (al 30 de junio) 576 pacientes confirmados con Covid-19 internados en UCI siendo 50,6% la ocupación total de UCI en el país, se infiere que la ocupación no-Covid-19 es del 45,6%. En el AMBA, la ocupación de UCI por Covid-19 (con ingresos de pacientes confirmados que desde el inicio de la pandemia representaron poco menos del 80% del total) ronda 8,7% y la ocupación total de UCI informada al 30 de junio es del 55,9%, por lo cual la ocupación no-Covid-19 inferida es del 47,2%. Así, los cálculos de disponibilidad de UCI para pacientes de Covid-19 permiten aproximar un 54% para el total país y un 53% para el AMBA. En todo caso, para reservar cierto margen de error (y por cuanto es posible que estacionalmente hubiera un aumento de internaciones por otras patologías durante este invierno, como ocurre habitualmente), se realizarán las proyecciones con un escenario base donde el 50% de la capacidad total de UCI está disponible para el tratamiento de pacientes con Covid-19, lo cual es coincidente con los supuestos habituales al respecto (que ubican tal disponibilidad entre el 50% y el 60%).[4]
Revisemos en cambio 2 elementos clave a partir de la nueva base de datos del Ministerio de Salud de la Nación, en http://datos.salud.gob.ar/dataset/covid-19-casos-registrados-en-la-republica-argentina:
- Estadías promedio en UCI:
La experiencia internacional muestra un rango amplio de estadías posibles, entre 8 y 25 días, pero esta duración es endógena al grado de ocupación de las UCI:la estadía promedio es en principio mucho mayor en pacientes de muy baja expectativa de éxito,[5] y al agotarse la capacidad ociosa de UCI se aplica un criterio de admisión más restrictivo, rechazando los casos con muy mal pronóstico (algo obviamente indeseable, pero que relativiza el agotamiento de la capacidad para poder salvar vidas con suficiente probabilidad de ser salvadas).
En el caso argentino, la base de datos del Ministerio de Salud permite calcular que la duración promedio en UCI de quienes fallecen (incluyendo ingresados hasta mes de mayo inclusive) es de 13 días, pero no la estadía promedio de quienes sobreviven (el 57%, porque no se informa fecha de alta o regreso a complejidad media o sala). Sin embargo, la combinación de estos datos con las cifras que periódicamente presentan las autoridades sanitarias del país (de manera oral hasta el 23 de junio, pero incluida en los partes diarios vespertinos del Ministerio de Salud de la Nación) respecto de la cantidad de pacientes confirmados con Covid-19 internados en UCI permiten realizar una estimación de consistencia, calculando el tiempo de internación promedio en UCI en cada día en función de los ingresos diarios a UCI en los días previos y de información fragmentada hasta mediados de junio de la cantidad de UCI ocupadas por Covid-19.[6]
Concretamente, el cálculo responde a la siguiente pregunta: ¿cuántos días de ingresos a UCI suman el stock de internados confirmados con Covid-19 en cada momento? El Gráfico 1 muestra el resultado: la internación promedio en UCI de pacientes confirmados con Covid-19 ha sido (hasta el 23 de junio) de 14,9 días desde el inicio de la pandemia, con una tendencia levemente creciente (de manera tal que durante los primeros 23 días de junio promedió 12,3 días). Vale decir, suponer una duración promedio en UCI por Covid-19 de 15 a 17 días luce razonable (consistente con la propia evidencia disponible, y a la vez conservadora frente a cierto espacio para reducir tal lapso –con un criterio de admisión indeseablemente restrictivo de los pacientes con mínima probabilidad de recuperación– en caso de que el futuro agotamiento del sistema lo requiera).

- Casos de Covid-19 con internación en UCI:
La base de datos del Ministerio de Salud también permite calcular el porcentaje de casos de Covid-19 confirmados que requieren internación en UCI a lo largo de la pandemia. Como se observa en el Gráfico 2, este porcentaje cayó muy fuerte (del 10% en marzo hasta 1,8% en la tercera semana de junio), coincidiendo con la caída y valores del porcentaje de casos activos (contagios no recuperados ni fallecidos) internados en UCI (una medida fragmentada por la presentación oral y selectiva del dato –hasta donde fue posible reconstruirlo), una medida también incluida en el gráfico (y que se extiende hasta el 30 de junio por cuanto cabe presumir que no será modificada retroactivamente por la autoridad sanitaria). Por otro lado, si se suman las internaciones de casos sospechosos de Covid-19 (sin aumentar la base de casos totales, para tener en cuenta que en los próximos días una parte de éstos incrementarán las cifras pasadas), estos porcentajes suben levemente (caída de 11% a 2,3%), sin que se modifique esta conclusión, siendo entonces más razonable por lo tanto considerar que sólo el 2% de los nuevos casos (y no el 5%) requieran internación UCI de aquí en más.
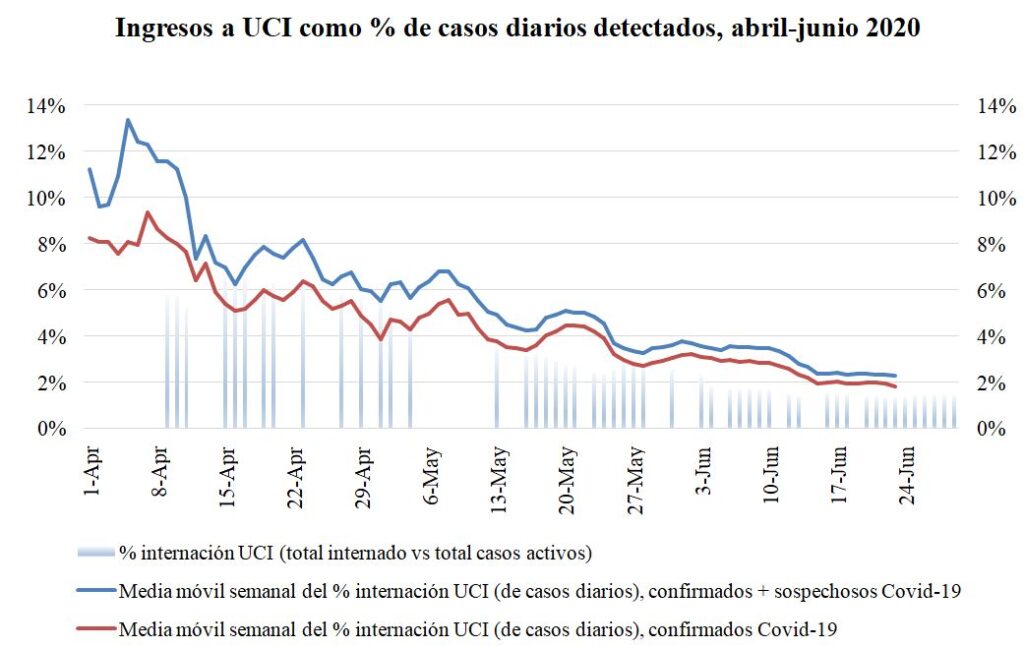
Estas regularidades son consistentes con una noticia potencialmente muy auspiciosa: la demanda decreciente de UCI por parte de los nuevos casos de Covid-19 podría deberse a una reducción de edad promedio de los nuevos contagios,o a mejoras en los tratamientos aplicados al progresar la pandemia. Alternativamente, también podría obedecer al mayor testeo de casos asintomáticos o leves a medida que aumenta la capacidad de realizar testeos o cambia la estrategia sanitaria de manera tal que aumenta el porcentaje de tests PCR positivos (como con el Plan Detectar, por ejemplo). Determinar los motivos de estas correlaciones obviamente escapa al espacio de esta nota, y requiere conocimientos médicos de los cuales naturalmente carezco como economista, pero en todo caso parece oportuno (y dentro de mis incumbencias profesionales) señalar tal correlación.
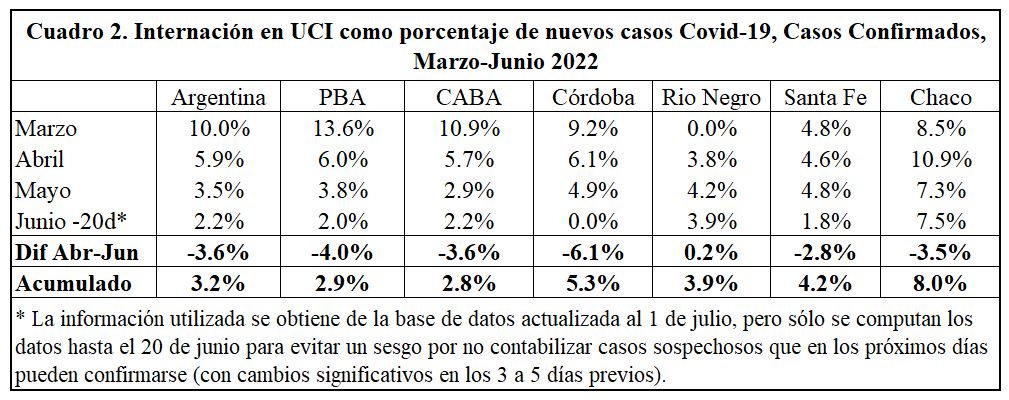
En particular, al observar las estadísticas incluidas en los Cuadros 1 y 2 (también con información obtenida del análisis de la base de datos del Ministerio de Salud de la Nación), podemos notar que:
- la caída de la tasa de internación en UCI está asociada con la caída de la edad promedio de los nuevos contagios de Covid-19;
- las diferencias de edad promedio entre jurisdicciones no lucen suficientemente relevantes como para explicar las diferentes frecuencias de internación en UCI, por lo cual es probable que existan otros relevantes; por caso, obviando la evolución temporal (y considerando los indicadores promedio desde el inicio de la pandemia), la tasa de internación en UCI por Covid-19 en Chaco casi triplica a las tasas de PBA y CABA, lo cual abre varios interrogantes: ¿se debe a factores demográficos o diferentes expectativas de vida en cada jurisdicción?, ¿a la calidad de la atención médica respectivas?, ¿a un mayor crecimiento del testeo PCR, incorporando casos más leves, en PBA y CABA?; y
- la tasa de internación también es muy alta en Córdoba y Santa Fe, pero es consistente con casos más tempranos en estas jurisdicciones (el promedio acumulado no pondera suficientemente los casos más recientes).

En definitiva, es posible que la menor tasa de internación y la mayor estadía promedio en el tiempo en UCI por Covid-19 reflejen mejoras de tratamiento de pacientes intermedios, quienes progresivamente no requieren ingresar a UCI, de manera tal que los que sí ingresan están en peores condiciones médicas y requieren un período de internación creciente. Tal conclusión requiere un análisis médico fuera del alcance de esta nota, pero mientras no haya explicaciones al respecto no resulta razonable proyectar el futuro suponiendo una tasa de internación del 5% y una estadía media en UCI por Covid-19 mayor a 20 días, hipótesis que se ven refutadas por la evidencia y que por lo tanto conducen –con la información actual– a proyecciones sesgadas.
Diferentes proyecciones de saturación emergentes
Con los datos sobre cantidad de casos y velocidad de crecimiento al 28-06, información sobre el número UCI,el porcentaje de ocupación no Covid-19 por jurisdicción y las distintas hipótesis sobre las variables centrales discutidas anteriormente, se obtienen resultados muy distintos, que habilitan (superficialmente) medidas sanitarias también muy diferentes.
El Cuadro 3 muestra distintas opciones en las diferentes columnas para el caso de la Argentina en su conjunto (lo cual, implícitamente, deja de lado cualquier dificultad por desbalances entre la jurisdicción donde se produzcan los contagios y se encuentren los pacientes por un lado, y la jurisdicción donde estén las UCI disponibles para su atención), partiendo de estimaciones razonables (con hipótesis que se condicen con los datos examinados previamente, en las columnas 1 y 2) y siguiendo por otras no razonables, en las cuales se aplican supuestos que no condicen con la evidencia disponible. Así, mientras que una estimación razonable arroja un período que puede oscilar los 44 días hasta saturar el sistema (de modo tal que una hipotética decisión de restricción adicional del crecimiento de la demanda de atención crítica debería tomarse no más allá de 5 semanas dada la inercia del crecimiento de casos desde que se adopte tal restricción), estimaciones basadas en supuestos no razonables sobre el porcentaje de internación en UCI, la duración promedio de tales internaciones, la disponibilidad de UCI para pacientes de Covid-19 o incluso la velocidad del crecimiento de los contagios, según las cuales las mayores restricciones para evitar tal saturación resultan impostergables.[7],[8]

Pero claro, considerar la situación de todo el país como en el Cuadro 3 implica suponer implícitamente que los ciudadanos del AMBA –sin distinguir entre CABA y GBA– que se contagien de Covid-19 podrán ser eventualmente tratados en UCI del interior de la provincia o de otras partes del país, o bien trasladar al AMBA las camas y el personal especializado requerido a tal fin. Entonces, el Cuadro 4 presenta un ejercicio similar para el caso del AMBA, suponiendo implícitamente por lo tanto que tal flexibilidad logística es nula. En este caso, dada la mayor penetración relativa de la pandemia en el AMBA, las estimaciones razonables de saturación arrojan un plazo en torno a los 30 días (por lo cual habría unas 3 semanas hasta poder tomar una eventual decisión restrictiva que evite tensiones y problemas mayores en la atención crítica a pacientes de Covid-19), mientras que las proyecciones menos razonables pueden incluso indicar que ya es demasiado tarde (esto es, que incluso evitando que crezca el número de contagios a partir de mañana, los contagios ya producidos pero aún no identificados son suficientes para que en pocos días más veamos un sistema saturado).

Vale decir, bajo supuestos razonables, consistentes con la evidencia disponible, y considerando que algunos pacientes del AMBA podrían con relativa facilidad (a partir de una intervención razonable de las distintas jurisdicciones) ser tratados fuera del área (como mínimo, en la Provincia de Buenos Aires), una proyección razonable podría ser representada por un promedio de las estimaciones de las primeras columnas de los Cuadros 3 y 4, es decir, una saturación de la atención de pacientes críticos de Covid-19 del AMBA prevista para dentro de unos 38 a 40 días, quedando unas 4 a 5 semanas de tiempo hasta eventualmente recurrir a un aislamiento social más estricto para evitar un eventual colapso sanitario.[9]
Proyecciones de saturación en otros países de la región
Este mismo procedimiento puede aplicarse a otros países, computando proyecciones alternativas por ejemplo en Brasil, Chile y Perú.[10] Tomando en cuenta las UCI disponibles para atención de pacientes de Covid-19 en cada caso, la cantidad de contagios diarios al presente, y la tasa de crecimiento de casos y de fallecidos por Covid-19 (en todos los casos menores a las tasas actuales vigentes en la Argentina, y al igual que en nuestro país –salvo en Chile– con un crecimiento del número de fallecidos más lento que el número de casos confirmados), se presentan dos proyecciones alternativas (una optimista y otra pesimista), que naturalmente también brindan respuestas muy dispares respecto del tiempo disponible hasta la saturación: a) si se utilizan supuestos optimistas (no sólo sobre la tasa de crecimiento de la demanda sino también sobre los porcentajes de internación en UCI y la duración de dichas internaciones –que podrían resultar infundados en estos casos), tanto Brasil como Chile están en condiciones de administrar razonablemente la capacidad de sus sistemas de atención crítica (eventualmente reforzando el aislamiento social durante cierto período); pero b) las proyecciones más pesimistas arrojan números mínimos o incluso (en Chile y Perú) negativos que representan “colapsos ya iniciados e inevitables”.
En efecto, tanto en Chile (con sólo 5% de la capacidad de UCI disponible) como en Perú (también con menos del 5%), la situación sanitaria se presenta compleja y sin mayor margen de acción, mientras que en Brasil (con un 25% a 30% de las UCI sin ocupar) la proyección de crecimiento de la demanda de UCI con la lenta tasa de crecimiento de los fallecimientos (1,9% diario actualmente, y en caída en el último mes y en la última semana en particular) llevaría a disponer aún de 2 meses hasta la saturación (si se omiten los problemas logísticos asociados a los traslados de pacientes críticos a lo largo y ancho del país –supuesto simplista y particularmente irreal en el caso de un país del tamaño y las asimetrías de Brasil, pero útil a los fines de esta exposición como ya fue explicitado anteriormente).Con todo, no debe perderse de vista que la oferta sanitaria crítica es muy dispar en estos países, y que este es un motivo central por el cual la capacidad crítica aún no ha colapsado en Brasil como un todo (aunque sí lo ha hecho en algunos estados más pobres del norte del país): tomando la cantidad de UCI por 100.000 habitantes, Brasil tiene un indicador algo menor que la Argentina (21 vs. 26), pero en ambos casos la situación es muy superior a la de Chile (10) y particularmente a la de Perú (3,2),donde la oferta de UCI es mucho menor.

Conclusión
Tomar decisiones sanitarias con implicancias sobre la salud física y mental, la economía, el empleo y la pobreza, bajo fuerte incertidumbre e información parcial, seguramente es algo muy difícil, que inevitablemente conducirá a errores (especialmente en las evaluaciones ex–post, que son sin embargo menos relevantes). Pero una condición necesaria para la toma de decisiones ex-ante correctas es que aquella información que sí está disponible o que puede ser razonablemente obtenida y producida sea utilizada para pensar y re-pensarqué hacer en cada momento.
Una de las mayores virtudes de utilizar la información disponible, y de basar las distintas medidas sanitarias para protegernos del Covid-19 en el análisis técnico asociado a los costos y beneficios identificados (incluidos los riesgos de costos exponencialmente mayores con cada decisión), es que por ese camino se facilita el consenso para que la población acepte las decisiones más difíciles y acompañe posteriormente las mismas, vía un mayor cumplimiento espontáneo del distanciamiento social preventivo.
En tal sentido, aplicando estos principios generales a la discusión pública sobre las medidas tendientes a reforzar o flexibilizar el aislamiento social obligatorio, es fundamental que las proyecciones sobre el tiempo disponible hasta agotar la capacidad del sistema de atención de pacientes críticos de Covid-19 sean realizadas de forma transparente y en correspondencia con la información disponible. Sin información pública sobre los valores de los parámetros básicos de tales proyecciones, las mismas no son creíbles, y cada actor político y social puede sostener su relato favorito, que sirven a sus preferencias o temores personales. La falta de consenso sobre las decisiones que se adopten en tal situación será mayúscula.
Además, sin credibilidad de las perspectivas sanitarias, cabe esperar que las actitudes descuidadas (o irresponsables) de la población sean más frecuentes, dejando a la cuarentena como única opción sanitaria (justo la que tiene mayor costo social y económico, que en consecuencia se vuelve insostenible en el tiempo). La información permite a las personas tomar las decisiones privadamente adecuadas, lo cual representa una ayuda para que el Estado imponga restricciones adicionales sólo respecto de lo que resulte inevitable para también tener en cuenta las externalidades que las decisiones individuales razonables igualmente provocan sobre el sistema de salud (prohibiendo aglomeraciones, ordenando o limitando fuertemente el transporte público de pasajeros, el ingreso al país de personas desde zonas de alto riesgo, etc., sin llegar a confinar a las personas prohibiéndoles siquiera salir a la calle a caminar, correr, comprar y vender productos y servicios de manera protocolizada y segura, etc.).
Si como resultado de tales proyecciones, realizadas sobre datos transparentemente expuestos y por lo tanto creíbles, hubiera tiempo –sin riesgo de causar un inminente colapso sanitario– para ensayar un cambio de estrategia en el AMBA (hacia una mayor flexibilización y focalización del distanciamiento social, concentrando los esfuerzos del Estado en las dificultades reales –detectar y aislar a los contagios y contactos cercanos–), sería lógico hacerlo cuanto antes. La estrategia actual, manteniendo un aislamiento social relativamente estricto en AMBA que al menos completará cuatro meses y posiblemente algunos más, es insostenible por varios motivos, tantodesde el punto de vista económico, político, social, humano, etc.
La evidencia reciente tratada en esta nota (en particular, la estadía media en UCI menor a la proclamada sin fundamentos empíricos suficientes y un porcentaje de internación en UCI decreciente en el tiempo y mucho menor al supuesto inicialmente, tal vez resultantes de mejoras en el tratamiento de la enfermedad o de un mayor cuidado y aislamiento de la población de mayor edad, o simplemente por un crecimiento del testeo PCR a una población con contagios más leves a partir del Plan Detectar en AMBA) sugiere un mayor margen de acción que el que sin mayor fundamento algunas autoridades sanitarias –particularmente desde la Provincia de Buenos Aires– han expuesto a la opinión pública.
Así, hemos ingresado en la aplicación de una “cuarentena reforzada” en el AMBA,hasta el 17 de juliopor ahora. Pero, presumiblemente también –con marchas o contramarchas– la misma se extenderá hasta septiembre o hasta la aparición de una vacuna en 2021 –ya que el razonamiento oficial aplicado hasta aquí (válido hasta el mes de mayo a lo sumo, para aplanar la curva de contagios y ganar tiempo para poder lidiar con la pandemia de una forma más eficaz que con el aislamiento extremo)seguramente dará lugar a iguales decisiones dentro de un mes, y en el mes siguiente, etc. (El efecto estacional del Covid-19, observando lo que ocurre en Florida en particular, parece más incierto que la llegada de una vacuna a fines del 2020.) Y ello es así pese a que a nivel nacional los pacientes de Covid-19 actualmente ocupan unas 576 UCI (al 30 de junio), el 10% del total disponible para tratar esta patología. Entiéndase bien: a nivel país, si no hubiera limitaciones para el traslado de pacientes críticos entre jurisdicciones (pero también sin contar las adiciones a la capacidad de atención crítica que pudieran haber de aquí en más), las cantidades de contagios diarios y de pacientes que requieren internación en UCI podrían ambas aumentar unas 7 veces respecto del nivel actual sin que ello condujera a un colapso del sistema de atención crítica.
Pero, ¿y si se dispara la velocidad de crecimiento de los contagios (supuesta constante en las proyecciones previas)? ¿No debería esperarse a que tal situación se manifieste para tomar una medida de aislamiento extremo –partiendo de 100 días de aislamiento previo? ¿Sería demasiado tarde? Claramente son preguntas que deben responder los especialistas. Mi opinión personal es que ese riesgo sí puede y debe contemplarse y podría explicar justificadamente una conducta muy precavida, o sea, que podría justificar el restablecimiento de restricciones fuertes cuando los casos fueran 5 veces mayores que los actuales. No me resulta obvio que tal precaución conduzca a la decisión tomada para los primeros 17 días de julio en el AMBA. Y si lo hace, lo cual seguramente sea posible, es tarea del gobierno presentar proyecciones creíbles, y márgenes de riesgo, que justifiquen lo que finalmente fue decidido.
Por ahora seguimos un camino que no parece recomendable: en vez de profundizar y perfeccionar la regulación de lo relevante (asegurar aislamiento de casos sospechosos / contactos durante el período de incubación, ordenamiento del transporte público, prohibición de aglomeraciones, protocolos, etc.), se regula lo que se puede regular (comercios, paseos, runners, transporte privado, etc.), aunque lo que se prohíbe tenga bajo o nulo efecto sobre los contagios y la salud pública, pero provoque un desgaste económico y emocional superiores a los inevitables frente a la pandemia.
Ojalá no sigamos haciendo lo mismo después del 17 de julio. Para ello habrá que revisar y explicar mejor los datos.
[1] Ver Urbiztondo, S.: “Covid-19: Reflexiones sobre coincidencias entre el enfoque sanitario y el enfoque económico, con aplicación al caso argentino”, Indicadores de Coyuntura 618, Mayo 2020, y Urbiztondo, S.: “Covid-19: Una actualización de la evolución de la pandemia en Argentina, y de los sensores para la flexibilización del aislamiento social”, Indicadores de Coyuntura 619, Junio 2020.
[2]Claramente, la cantidad de camas de UCI es uno de los elementos críticos de la oferta sanitaria frente al Covid-19. No es el único, también son cruciales los respiradores mecánicos (que hasta aquí son requeridos por un porcentaje en torno al 42% de los pacientes críticos con Covid-19), el personal técnico especializado (terapia-intensivistas), el personal médico de apoyo, diversos insumos descartables, etc. En tal sentido, el abastecimiento de tales insumos y la protección del personal médico en contacto con pacientes contagiados pueden tornarse los elementos críticos (o que limitan la oferta disponible), pero por el momento al menos luce razonable suponer que ello no será así en el momento crítico de la pandemia. (El 7% del total de contagios, y 1,7% del total de fallecidos por Covid-19, son personal de la salud, recomendando extrema prudencia y reevaluación de este supuesto periódicamente.)
[3]VerAhumada, H., S. Espina Mairal y F. Navajas: “COVID-19 with uncertain phases: estimation issues with an illustration for Argentina”, mimeo, Junio 2020. También es posible una estimación más directa de la demanda futura de UCI, proyectando un crecimiento constante de la cantidad de internaciones UCI por Covid-19 efectivamente observada, o incluso la cantidad de fallecimientos. Estas alternativas tienen ventajas (son estimadores menos sesgados que el número de casos, afectado por la definición de casos sospechosos y por la estrategia de testeo focalizado –Plan Detectar mediante, por ejemplo–), pero por otro lado reflejan la situación de cada momento con mayor rezago temporal (dado que los contagios típicamente o en promedio –aunque no siempre dada la importante demora en el procesamiento de las muestras de hisopado de los tests PCR, de hasta 5 días actualmente– preceden a las internaciones en UCI y a los fallecimientos). En el caso argentino actual, los internados en UCI por Covid-19 crecen al 4,2% por día, y los fallecimientos al 2,8% por día, frente a un crecimiento del 4,9% diario en el número de contagios registrados, por lo cual obviamente las proyecciones que utilizan una u otra variable dan lugar a resultados diferentes.
[4] Los datos de ocupación informados por el Ministerio de Salud permiten inferir que la ocupación no Covid-19 en las UCI de todo el país aumentó del 41,2% al 45,6% en la última semana de junio, situación que podría deberse a dos motivos alternativos: a) un incremento estacional en la internación en UCI de pacientes con otras patologías, o b) que parte o todo el aumento de ocupación no Covid-19 sea en realidad el resultado de los casos sospechosos (esto es, pacientes que son internados en UCI presumiblemente con Covid-19 pero sin tener en ese momento el resultado confirmatorio de un test PCR). Esta segunda alternativa luce probable, ya que contabilizando los últimos 10 días prácticamente la mitad de los ingresos a UCI con diagnóstico presunto de Covid-19 son casos no confirmados (aunque tampoco es obvia por cuanto buena parte de los casos sospechosos internados en UCI por Covid-19 luego resultan ser descartados, de manera que no es razonable computar casos confirmados y no confirmados como casos totales de Covid-19). En consecuencia, suponer que la ocupación de UCI por pacientes no Covid-19 será del 50% (en vez de sólo 40%, como parece más certero), como se hace en esta nota, contempla implícitamente que la ocupación real de UCI por Covid-19 sumando los casos confirmados y los casos sospechosos es mayor (aunque no necesariamente crece más rápidamente, ya que no está claro que el tiempo de internación en UCI como caso sospechoso haya estado aumentando en el tiempo).
[5] Según médicos practicantes en Europa, los casos con pronóstico favorable que ingresan a UCI por Covid-19 se recuperan luego de 7 a 11 días de internación, y los casos que tienen pronóstico muy negativo son los que pueden estar internados más de un mes (y finalmente fallecen en una altísima proporción) –ver https://www.lavanguardia.com/vida/20200322/4817187506/los-que-van-a-ir-mal-estan-28-dias-en-la-uci-los-que-van-bien-11-hay-que-pensarlo.html.
[6]Estrictamente, la comparación debería limitar a internados en UCI por Covid-19 adultos (ya que la oferta de UCI considerada corresponde a camas para adultos). Sin embargo, dado que menos del 2% de los pacientes con Covid-19 internados en UCI son menores de 15 años, tal corrección es poco significativa tratándose de todas formas de una aproximación.
[7]El cálculo de los “días hasta colmar la capacidad según contagios”, en las últimas filas de los Cuadros 3 a 5, es aquél donde la demanda diaria de UCI por Covid-19, con la estadía media supuesta en cada caso, agotará la capacidad disponible para la atención de pacientes críticos de Covid-19. Así, considerando la primera columna del Cuadro 3 por ejemplo, si los contagios crecen al 4,4% diario y el 2% de ellos requerirá internaciones en UCI durante 15 días, entonces la capacidad diaria de atención crítica (igual al total de UCI disponibles para atención de Covid-19 divididas por la estadía promedio de cada internación) se producirá en 46 días, cuando ingresan 383 pacientes por Covid-19 a UCI en el día; en esa fecha (el 15 de agosto), suponiendo que en los días siguientes ingresara la misma cantidad diaria de pacientes de Covid-19 a UCI y estuvieran allí en promedio durante 15 días, la capacidad quedaría plenamente ocupada. En tal sentido, teniendo en cuenta que toda medida sanitaria tendiente a reducir o evitar el crecimiento adicional de casos diarios tendrá mayor o menor efectividad respecto de cantidades de contagios ya producidos pero sólo observados con 3 a 7 días de retraso, y que la cantidad de internaciones en UCI también se producen unos días después de detectarse el caso (aunque no necesariamente después de que éste haya sido confirmado por medio de un test PCR),el tiempo disponible hasta que puede evitarse la saturación del sistema es al menos 10 días menos que lo indicado por los cómputos respectivos (en el caso de la columna 1 del Cuadro 3, unos 35 días, equivalentes a unas 5 semanas).
[8] Nótese en todo caso que, bajo los parámetros y supuestos que definen la columna 1 del Cuadro 3, la saturación del sistema de atención crítica del país se producirá a partir de que el nivel de contagios diarios supere los 19.000, de manera tal que hasta que haya al menos unos 14.000 casos diarios (con una velocidad de crecimiento de 4,6% por día) sería evitable un colapso aplicando entonces medidas fuertemente restrictivas de la movilidad y los contactos físicos potenciales. En el otro extremo, considerando los supuestos de la columna 5 del Cuadro 3 (en la cual los casos diarios crecen al 7%, el 5% de los contagios requerirán internación en UCI por 25 días, las medidas restrictivas deberían tomarse no después de llegar a los 2.850 casos (para que una semana después, cuando comienzan a ser efectivas las medidas restrictivas, se produzcan a lo sumo 4.600 contagios diarios adicionales).
[9] Estas proyecciones pueden también contrastarse con la velocidad de la evolución de la ocupación total de UCI en AMBA, que pasó del 52% al 55,6% en la última semana de junio, es decir, con un crecimiento al 1% por día (con una tasa constante, y mayor cantidad de nuevas UCI demandadas cada día), de manera tal que a esta velocidad el 100% de las UCI del AMBA quedarían ocupadas en unos 56 días. Este cómputo alternativo, sin embargo, subestima el crecimiento de la demanda de UCI por Covid-19, ya que a medida que estos pacientes representan un porcentaje mayor del total la tasa de crecimiento diario de la ocupación sería mayor al 1%, y por lo tanto la saturación ocurriría en menos de 56 días. En efecto, si la ocupación de UCI por Covid-19 en AMBA creciera como lo hace la ocupación de UCI por Covid-19 a nivel país (al 4,2% diario), y la ocupación no Covid-19 en AMBA se mantuviera constante, la saturación de la capacidad se produciría dentro de 35 días, una estimación consistente con las más razonables presentadas en el texto.
[10]Desde ya, un análisis detallado de cada caso requiere no sólo evaluar las tasas de internación y estadía media en UCI en dichos países, sino también considerar las eventuales asimetrías geográficas entre contagios y capacidad sanitaria (que llevarían a considerar regiones o estados individuales dentro de cada país). Ello excede largamente lo expuesto aquí, incluido sólo con fines ilustrativos de las distintas estimaciones resultantes de distintos supuestos.
