A 5 meses del primer caso de Covid-19 en Argentina, luego de más de 4 meses de fuerte distanciamiento social en todo el país (con aislamiento estricto en AMBA y algunos centros urbanos del interior del país –cuarentenas con distintas excepciones–), los contagios y fallecimientos por la pandemia siguen aumentando. A partir de la comparación internacional resulta claro que la estrategia sanitaria doméstica ha permitido “aplanar la curva” de contagios y ganar tiempo para preparar al sistema de salud, evitando así el “exceso de muertes” (esto es, aquéllas que resultan por la imposibilidad de brindar una atención médica apropiada a los contagiados). Claramente también, tal estrategia ha provocado (y continuará provocando por algunos años seguramente) costos altísimos en términos económicos, sociales, psicológicos e incluso de salud por patologías distintas al Covid-19 (nuevamente, presentes o futuras –entre estas últimas, asociadas a los problemas alimentarios que acompañan a la pobreza, segmento que incorporará al menos un 10% adicional de la población este año). Mucho se ha escrito y se continuará escribiendo, y aprendiendo, al respecto. La evaluación final permitirá (con el diario del lunes) confirmar aciertos y errores. Mientras tanto, el curso de acción que queda por delante debe definirse interpretando la información disponible en este momento, en la cual se destacan dos aspectos salientes:
- no resulta viable (si fuera deseable) mantener un fuerte distanciamiento social vía cuarentenas renovadas (en el AMBA en particular), ya que una parte no menor de la población ha decidido –por necesidad económica o no– reiniciar diversas actividades y retomar contactos aunque ello esté prohibido; y
- los datos sanitarios de nuestro propio país (junto con distintos aprendizajes a nivel internacional, a la espera del desarrollo de una vacuna que podría estar disponible recién en el año 2021), demuestran que las proyecciones de agotamiento de la capacidad de atención crítica (en unidades de terapia intensiva –UCI) realizadas por distintos analistas y autoridades del gobierno de la Provincia de Buenos Aires durante los meses de mayo y junio resultaron erradas, excesivamente alarmistas, en particular por cuanto algunas características de la enfermedad han mostrado parámetros más benignos que los supuestos o estimados inicialmente.
Ambos elementos conducen a una estrategia de aislamiento social más flexible y focalizada, sin cuarentena general, dedicando los mayores esfuerzos a proteger a la población más susceptible (personal de la salud y de seguridad) y de mayor riesgo de vida por los contagios (según la edad y comorbilidades agravantes), insistiendo en la adopción de prevención con cuidados personales (higiene) y tapabocas, y limitando instancias de grandes aglomeraciones de personas (eventos públicos multitudinarios, en lugares cerrados, ordenando el transporte público, etc.). Este curso de acción seguramente sea deseable desde hace varias semanas atrás (de hecho, es lo que he propuesto en mis notas previas), pero ahora no sólo parece el único camino posible sino que además incluye menores costos directos en términos del exceso de muertes potenciales asociadas.
Menor letalidad del Covid-19 en Argentina
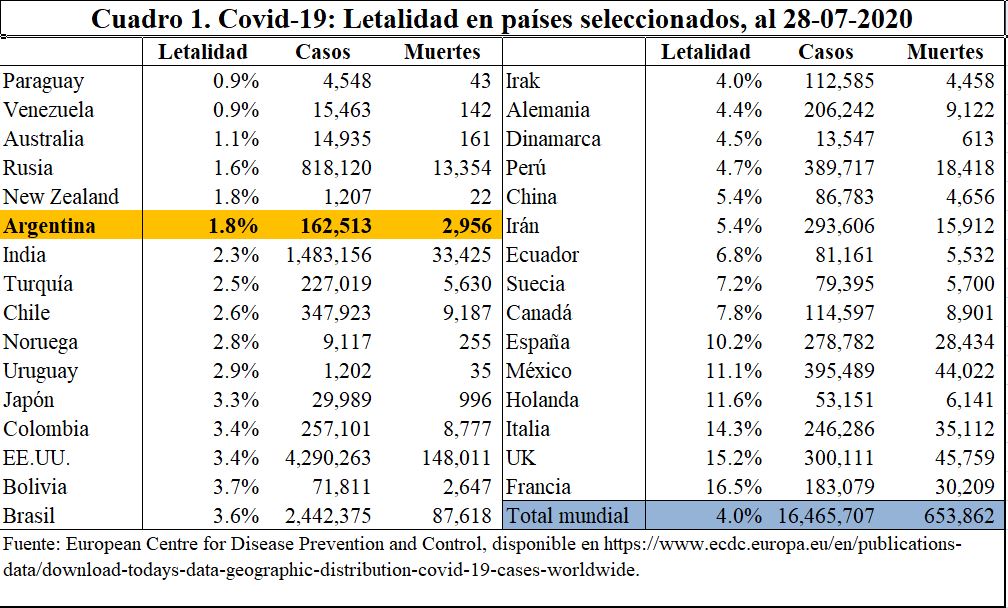
Las autoridades sanitarias de Argentina anuncian todos los días la tasa de letalidad del Covid-19 (personas fallecidas en relación a la cantidad de contagios detectados), actualmente en torno al 1,8%. Esta letalidad no sólo es baja con respecto a la expectativa inicial a nivel internacional (3,4% en marzo según la OMS) y al promedio mundial actualmente (4%) sino mucho menor que la de otros países con sistemas de salud de calidad en principio superior al nuestro (ver Cuadro 1).[1]Esta situación lleva a presumir que, además de los méritos propios en cuanto a no habernos aproximado siquiera a saturar la capacidad sanitaria (por otra parte, muy buena en la comparación internacional con países de desarrollo medio), la secuencia temporal ha jugado un rol a nuestro favor, permitiendo que el impacto más tardío en nuestro país que en Asia, Europa y EE.UU. nos haya permitido aprovechar los aprendizajes relevantes en cuanto a la prevención y al tratamiento de los contagios.
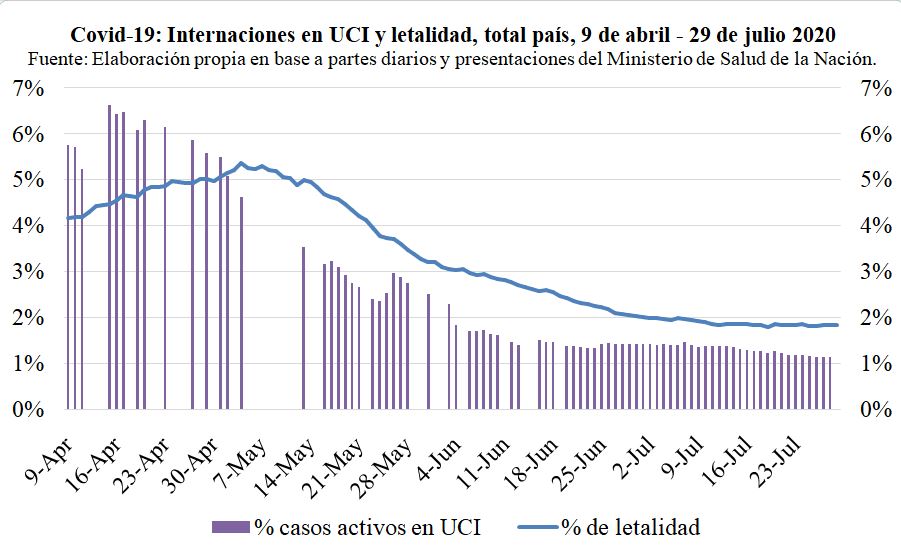
La evidencia al respecto está contenida en los datos de la propia evolución del Covid-19 en nuestro país. Como se observa en el Gráfico 1, tanto el porcentaje de contagios de Covid-19 que derivan en internaciones en unidades de cuidado intensivo (UCI) como la letalidad del virus han disminuido de forma consistente desde abril hasta aquí.
Estas regularidades, sin embargo, deben ser confirmadas con información que permita evitar posibles sesgos. Por ejemplo, que el índice de letalidad –con fallecimientos rezagados algunas semanas respecto de los contagios– tenderá a aumentar una vez que se haya pasado el pico de la pandemia.[2]Para ello, a continuación se presenta una exploración de la base de datos abiertos del Ministerio de Salud de la Nación, disponible desde fines de junio.
La reducción de la letalidad del Covid-19 en la Argentina
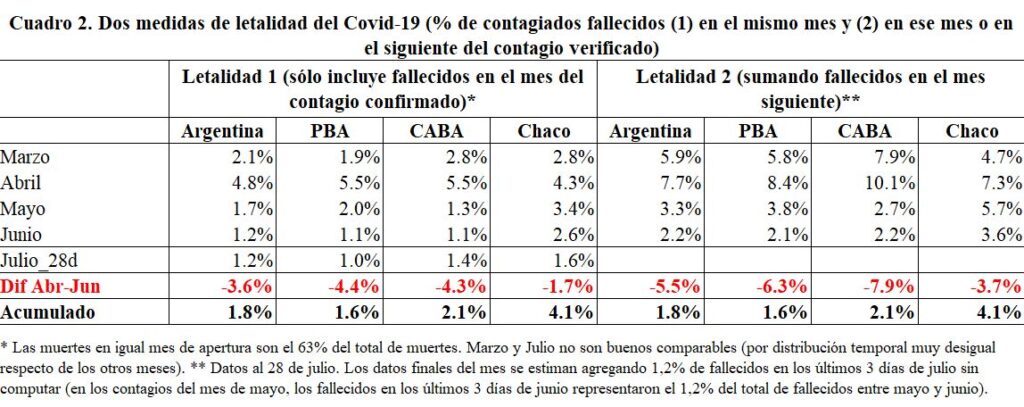
La verificación de la evolución decreciente de la tasa de letalidad requiere construir indicadores que incorporen igual tiempo de observación para permitir que un nuevo contagio por Covid-19 desemboque o no en un fallecimiento. Hay varias opciones. Una opción es comparar los porcentajes de casos que resultan en fallecimientos en el mismo mes calendario en que se determinaron los contagios. Otra opción es incluir en el índice de letalidad también a los fallecidos del mes siguiente al momento de determinación de esos contagios. Esta última es más exacta (sólo el 5% de los fallecimientos ocurren luego de más de 30 días de haberse confirmado el contagio), pero impide medir la situación más reciente durante el mes de julio. Una tercera opción, técnicamente más elegante, es por medio de una estimación econométrica donde se explique el vínculo de los fallecimientos (o la probabilidad de fallecer) con distintos factores observables, como el sexo, la edad, la jurisdicción, la internación en UCI, la utilización de respiradores artificiales, etc., y también con la fecha en que se produjo el contagio detectado.[3],[4]
El Cuadro 2 muestra los primeros dos cálculos referidos, tanto para el país en su conjunto como para la Provincia de Buenos Aires (PBA), la Ciudad de Buenos Aires (CABA) y el Chaco (donde hay suficiente cantidad de casos y de fallecidos como para obtener estadísticas confiables –especialmente en abril, mayo y junio). Puede observarse allí que la letalidad del Covid-19 fue efectivamente disminuyendo en el tiempo de manera general en distintas partes del país: con la primera opción, en el mes de junio la letalidad fue del 1,2% (vs. 4,8% en abril), y parece haberse estabilizado en esa cifra durante julio a nivel país (aunque con variaciones entre provincias); con la segunda opción, dicho porcentaje cayó del 7,7% en abril al 3,3% en mayo, estimándose un valor en torno al 2,2% para junio. También se observa allí que la letalidad es mayor en Chaco que en PBA y en CABA, sugiriendo distintas calidades de la atención sanitaria y/o del estado de salud de la población (dado que no hay grandes diferencias en las edades promedio de los contagios entre jurisdicciones).
Finalmente están los resultados de la estimación econométrica: en el Cuadro 3 se exponen los resultados de una regresión lineal cuya variable dependiente es el resultado final para cada contagio (que toma valor 1 si el paciente falleció, y 0 si no falleció). Allí se observa que (el ratio respecto de los casos de los) fallecimientos por Covid-19 está negativamente asociado con el tiempo (medido en días) desde el inicio de la pandemia en el país: en efecto, cada día que transcurre disminuye 0,024% la probabilidad de fallecer (esto es, disminuye 0,024% el valor esperado de la variable “fallecido” con valor igual a 1), de forma tal que al cabo de 100 días –en la segunda semana de junio– dicha probabilidad ya cayó 24% (un valor para nada despreciable dado que dicha probabilidad de fallecer –medida por la frecuencia de contagiados en marzo que fallecieron en ese mes o en el mes siguiente– era menor al 6% al inicio de la pandemia –según se observa en la segunda parte del Cuadro 2).[5],[6] Si dichos coeficientes mantuvieran sus valores durante un par de meses más, hasta el 15 de agosto por ejemplo, la probabilidad de fallecer por Covid-19 (para un paciente promedio respecto del resto de las variables explicativas incluidas en la regresión) quedaría por debajo del 2%.
Los resultados del Cuadro 3 también muestran otras regularidades: que dichos fallecimientos están fuertemente asociados a la edad del paciente (en este caso capturada con una variable “dummy” que toma valor 1 cuando la edad supera los 65 años –sumando un 17% a la probabilidad base dada por el coeficiente de intercepción, 2,5% ceteris paribus), con la internación en UCI (+20%), con el uso de asistencia respiratoria (para aquéllos que están internados en UCI, +36%) y con el lugar de residencia (en particular, los pacientes internados en la Provincia del Chaco tienen 1,5% mayor probabilidad de fallecer –el coeficiente es positivo también en la PBA pero con mucho menor tamaño y significatividad algo menor también).[7]
La reducción de la frecuencia de internación en UCI por Covid-19 en la Argentina
La caída en el porcentaje de internación en UCI a nivel país se confirma observando la evolución del número de ingresos en UCI (tanto los casos confirmados como agregando los casos sospechosos de haber contraído Covid-19 –que en este segundo caso representa un límite superior de la estimación dado que sólo una fracción de los casos sospechosos son luego confirmados) como porcentaje de los casos confirmados cada día. Como se observa en el Gráfico 2, esta frecuencia de internación cayó de valores cercanos al 10% durante la primera mitad de abril hasta valores inferiores al 2% desde la segunda mitad de junio, y en torno al 1% sobre fines del mes de julio.
En tal sentido, las estimaciones sobre el tiempo disponible hasta el agotamiento de la capacidad de atención crítica (en UCI) realizadas un mes atrás, para el país y el AMBA en particular, en las cuales argumenté la razonabilidad de utilizar un porcentaje de internación en UCI del 2% (y no del 5% como se hacía entonces en base a la experiencia inicial y la expectativa expuesta en marzo por la OMS), quedan nuevamente superadas por “pesimistas”: la reducción al 1% de la tasa de internación en UCI (ceteris paribus en cuanto a la cantidad de días de internación en UCI) representa un efecto equivalente a una duplicación de la capacidad de atención (oferta).[8]
Menor letalidad de pacientes ingresados a UCI
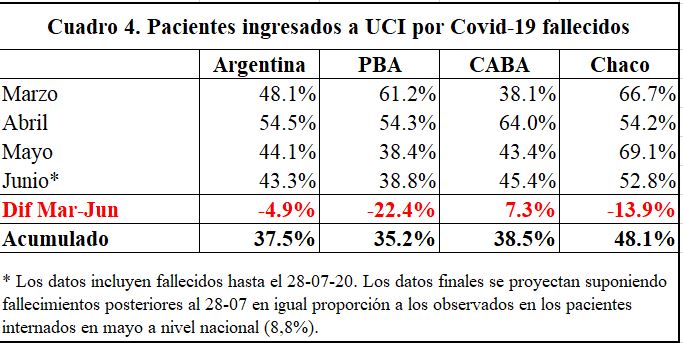
Hay indicadores adicionales que sugieren mejoras en la calidad de la atención médica, como por ejemplo la reducción del porcentaje de internados en UCI por Covid-19 que luego fallecen. En efecto, como lo muestra el Cuadro 4 y considerando los datos de todo el país, esta reducción ha sido notable, desde 48,1% en marzo hasta un estimado de 43,6% en junio (con valores algo menores en PBA y CABA y mayores en Chaco –donde la mejoría recién se observa en este último mes). El mismo proceso se ha observado a nivel internacional: según reporta Bloomberg –https://www.bloomberg.com/news/articles/2020-07-15/fewer-covid-icu-deaths-suggest-care-is-improving-study-finds–una docena de estudios en base a más de 10.000 internados en UCI en Asia, Europa y EE.UU., indican que el porcentaje de pacientes internados en UCI por Covid-19 que no sobreviven a la enfermedad cayó desde casi 60% hasta menos de 42% entre marzo y mayo.
Otros elementos: virus más benigno, inmunidad de rebaño temprana y supercontagiadores
Hay algunos elementos adicionales a considerar, que podrían incidir tanto en la evolución observada del Covid-19 en la Argentina (ayudando a explicar la menor letalidad en la comparación internacional y a lo largo del tiempo) como aliviar las perspectivas futuras.
En primer lugar, hay varias cepas del Covid-19: desde hace un par de meses, médicos en Italia comenzaron a observar que los pacientes con Covid-19 tenían mejor evolución; ello podría resultar por varios motivos (por ejemplo, porque los individuos contagiados inicialmente fueron los que tenían menores defensas, porque la atención médica mejora, o porque el mayor distanciamiento social reduce la carga viral en los contagios), y no necesariamente por una menor agresividad del virus (ver https://www.semana.com/mundo/articulo/la-covid-19-puede-debilitarse/688154); en todo caso, es posible que en el último tiempo haya crecido la prevalencia de cepas más contagiosas pero menos mortales,[9] lo cual favorece a la Argentina vis-à-vis otros países que atravesaron la peor parte de la pandemia más temprano, implicando una menor letalidad y menor frecuencia de internación en UCI.
En segundo lugar, según estudios recientes la inmunidad de rebaño (situación en la cual los nuevos contagios no desatan brotes al no hallar una cantidad de personas susceptibles suficientemente importante) –que inicialmente se estimaba que requeriría (por la experiencia de otras pandemias anteriores) entre 50% y 60% de contagios en la población–podría obtenerse con un porcentaje sustancialmente menor, en torno al 20% (ver https://theconversation.com/covid-19-estamos-muy-lejos-de-la-inmunidad-de-grupo-142146), en parte también porque la exposición previa a virus similares provee defensas e inmunidad suficientes (lo cual ayudaría a explicar, como han señalado varios expertos, el temprano control de la pandemia logrado en países de Asia que estuvieron expuestos a otros coronavirus –como SARS-CoV en 2003 y MERS-CoVen 2012). En tal caso, la CABA por ejemplo estaría cerca de alcanzar tal inmunidad (considerando que los más de 50 mil contagios registrados desde el inicio de la pandemia representan entre 10% y 15% del total de los contagios efectivos, que por lo tanto podrían representar hasta medio millón de habitantes, superando el 15% de la población total en CABA –de 3 millones–, aunque la medida más relevante seguramente deba incluir en la población una cantidad incluso mayor de personas que diariamente circulan por la ciudad por motivos laborales –cuyo nivel de contagio a priori es menor).
En tercer lugar, aún si la inmunidad de rebaño no estuviera tan cerca, la tasa de crecimiento de los contagios eventualmente cae porque las personas son muy heterogéneas, con distinta susceptibilidad y capacidad para contagiarse debido a su información genética y/o sus conductas sociales (con investigación científica aún no concluyente sobre el aspecto genético). Así, los contagios iniciales incluyen a personas con alta capacidad de contagiar a terceros (llamados “supercontagiadores”), que una vez recuperados dejan de contagiar y por lo tanto inciden en una menor tasa de contagiosidad del virus posteriormente –ver https://www.muyinteresante.es/salud/articulo/covid-19-existen-los-supercontagiadores-531592985743).
La evidencia de la progresión de los contagios dentro de los barrios de CABA es consistente con la proximidad de la inmunidad de rebaño y/o la reducción estructural de la tasa de crecimiento de los contagios por la decreciente proporción de supercontagiadores en esta jurisdicción (al menos en tanto no ceda el esfuerzo de la población por mantener cierto distanciamiento social y del gobierno por detectar y aislar tempranamente los contagios y sus contactos cercanos): el crecimiento del número de casos es claramente muy bajo en los barrios que hasta aquí lideraron la cantidad de contagios, creciendo dicha velocidad en los barrios con mucho menos casos o desarrollo más tardío, como lo ilustran los 4 ejemplos incluidos en el Gráfico 3 (en los dos casos del panel superior –Retiro y Flores–, que lideraron los contagios con más de 3.000 y de 5.000 casos acumulados, la tasa de crecimiento cayó drásticamente desde junio y está claramente por debajo del 2%, mientras que los dos casos del panel inferior –Belgrano y Constitución– presentan la situación inversa –recién están superando los 1.000 casos, y la tasa de crecimiento de sus contagios todavía está por encima del 4% al día).
Gráfico 3. Velocidad de crecimiento de contagios en 4 barrios de CABA, al 24 de julio, 2020
El aprendizaje de la gente: contagios más jóvenes y fallecimientos de mayor edad
Cabe notar dos fenómenos asociados a la menor letalidad y frecuencia de internaciones en UCI: la reducción en la edad promedio de los nuevos contagios y el aumento (desde abril, respecto del mes de marzo) de la edad promedio de los fallecidos por Covid-19, expuestos en el Cuadro 5. Los mismos son consistentes con una creciente segmentación por edades en el aislamiento social (reduciendo los contagios relativos de la población de mayor edad), y también con mejoras en el tratamiento de la enfermedad en sí misma especialmente para los casos más leves o de personas más jóvenes (de manera tal que, pese a la menor edad promedio de quienes se contagian, la edad media de quienes fallecen por Covid-19 no disminuyó desde abril).
Conclusión
Pese al crecimiento del número de casos y fallecimientos por Covid-19, la evidencia más reciente disponible permite un mayor grado de optimismo respecto de la evolución de la pandemia en el AMBA: si bien el abuso de la cuarentena (al menos durante el mes de julio, y a mi juicio también durante el mes anterior –sin haber usado el diario del lunes, como expuse en notas previas)[10] ha significado sobrecostos económicos y sociales y hasta de salud que serán cuantificados con precisión más adelante, y ha llevado a inutilizar de hecho dicho instrumento en el futuro cercano (dado que difícilmente la población quiera o pueda volver a aislarse como en los 4 meses previos), distintos indicadores recientes presentados en esta nota sugieren progresos importantes en el tratamiento médico de la enfermedad y en las conductas individuales, conducentes a una menor demanda de atención crítica y también a una menor letalidad por Covid-19. Una vez establecidas estas regularidades de forma confiable por parte del análisis de los expertos sanitaristas, la probabilidad de que el distanciamiento social inteligente permita evitar la saturación del sistema de salud luce más promisoria que hace uno o dos meses atrás.[11]
Seguramente el éxito dependerá de la focalización de los esfuerzos para reducir los contagios de mayores de 65 años y con comorbilidades agravantes, evitar aglomeraciones (especialmente en lugares cerrados), ordenar el transporte público y fortalecer conductas responsables de prevención e higiene personal. Ello no permitirá evitar que la pandemia continúe siendo un grave problema, no sólo en AMBA sino en todo el país (que ha retrasado pero no eliminado los contagios futuros), pero sí permitirá tal vez comenzar a desandar la crisis económica y social que la misma ha profundizado hasta niveles insospechables hace sólo 5 meses atrás, aprendiendo a adaptarnos a la nueva normalidad hasta que aparezca una cura definitiva (vía vacuna o inmunidad colectiva), ojalá dentro de pocos meses.
Santiago Urbiztondo
[1]Los datos del Cuadro 1 llaman la atención sobre posibles deficiencias en la medición de este indicador, ya que en todos los países (pero mucho más en algunos) puede haber problemas (y diferencias) en la contabilización de contagios y de fallecidos por Covid-19 (ello es evidente por ejemplo en Venezuela, cuya bajísima letalidad se presume asociada a una medición particularmente deficiente–por decir lo mínimo– de los fallecidos por Covid-19). En todo caso, el 4% observado a nivel internacional puede tomarse como parámetro aceptable para considerar que la letalidad por Covid-19 en la Argentina es relativamente baja.
[2]De hecho, hasta antes de la segunda ola de contagios del mes de julio en varios países del hemisferio norte, con la cual se producirán nuevos fallecimientos en las próximas semanas pero con cierto rezago respecto de los nuevos casos ya contabilizados, la tasa de letalidad a nivel mundial era mayor que la actual –4,5% en vez de 4%.
[3] En materia de estimaciones econométricas hay otras alternativas. Ahumada, H., S. Espina y F. Navajas: “COVID-19 with Uncertain Phases: Estimation Issues with An Illustration for Argentina”, Junio 2020 (disponible en http://dx.doi.org/10.2139/ssrn.3633500) estiman un modelo SIRD (susceptibles, infectados, recuperados y fallecidos) orientado a determinar el “rezago” entre casos observados y muertes, examinando el comportamiento de la tasa de fatalidad (“case fatality rate”), la cual (luego de una fase inicial) es necesariamente decreciente (pero con una magnitud o velocidad que corresponde estimarse).
[4] La reducción en la tasa de letalidad (es decir, el ratio entre fallecidos y contagiados) que se expone a continuación podría simplemente resultar de un aumento en los casos registrados más allá del crecimiento real de casos a lo largo del tiempo. Tal hipótesis no puede descartarse (después de todo, actualmente el nivel de testeo PCR en el país es 10 veces mayor al realizado en la segunda semana del mes de abril), pero luce poco relevante para explicar la evolución de dicho ratio desde el mes de junio en adelante, ya que los cambios metodológicos que incidieron en la estrategia de testeo (y que al ser exógenos o independientes de la cantidad efectiva de casos podrían incidir en el ratio de contagiados/fallecidos que es medido) ocurrieron antes (al reducir el nivel de fiebre que define un caso sospechoso y pasible de testeo, al implementar el Plan Detectar con una política más proactiva de búsqueda de casos para testeo, incluso asintomáticos, etc.). A partir de junio, por el contrario, la cantidad de tests PCR realizados parece responder a la cantidad de casos sospechosos (sintomáticos) que requieren testeo en base a un protocolo ya definido (de manera tal que el nivel de testo es endógeno a la cantidad de casos sospechosos existentes, asociados de manera estable supuestamente con la cantidad de casos efectivos existentes en la población). En todo caso, este cuestionamiento y la propia evidencia presentada en esta nota se refuerzan entre sí para arribar a una conclusión cierta: ya sea por la baja confiabilidad en la medición de los contagios o por los cambios a lo largo del tiempo de la letalidad, la frecuencia de internaciones en UCI, etc., todo conduce a priorizar indicadores “duros” (internaciones en UCI, fallecimientos, etc.) por sobre la cantidad de casos detectados.
[5] Estos resultados deben ser revisados y perfeccionados a través de la estimación de modelos Probit o Logit, específicamente diseñados para explicar probabilidades –entre cero y uno–,a ser desarrollada en un trabajo en preparación liderado por coautores expertos en técnicas de econometría, cuyos resultados iniciales confirman cualitativamente lo expuesto aquí.
[6] Los datos incluidos en la muestra excluyen los nuevos casos confirmados luego del 15 de junio, de forma tal que exista un mes de observaciones posteriores a los últimos contagios contabilizados en la muestra para permitir suficiente tiempo a que dichos pacientes evolucionen favorablemente o mueran, sin sesgar los resultados a favor de recuperaciones en los datos más recientes.
[7]Esta correspondencia no siempre implica causalidad, obviamente, ya que algunas de las variables explicativas son proxies de variables no observables; por ejemplo, la internación en UCI y la utilización de respiración asistida son variables que reflejan la gravedad del contagio –dependiente de factores de salud general previos, fuera de la edad– para el paciente respectivo, siendo seguramente tal gravedad –y no la internación en UCI o el uso de respiración asistida– el motivo del fallecimiento. La regresión también muestra que las mujeres tienen menor probabilidad de fallecer (con un coeficiente significativo) y que la internación en hospitales públicos o privados es indiferente al respecto, pero todas estas conclusiones (su cuantificación y significatividad) deben esperar hasta un análisis técnico más elaborado.
[8] Ver Urbiztondo, S.: “Covid-19: Nueva evidencia para recalcular la fecha de saturación del sistema de atención crítica (UCI)”, Indicadores de Coyuntura 621, Julio 2020. Los datos más recientes de la base de datos abiertos del Ministerio de Salud también sugieren que el tiempo promedio de internación en UCI aumentó de 15 a 20 días durante el último mes (lo cual obviamente incide en sentido inverso en cuanto a la disponibilidad de UCI relativa a los nuevos contagios de Covid-19). En todo caso, tomando ambos cambios paramétricos en cuenta (esto es, una tasa de internación en UCI por Covid-19 que cae del 2% al 1% pero que sube de 15 a 20 días de estadía en promedio), junto con cierta reducción en la velocidad de crecimiento de los contagios (del 4,4%, 3,6% y 5,7% diario al 3,4%, 2,1% y 4,0% diario en Argentina, CABA y GBA al 29 de julio, respectivamente), la saturación del sistema a la velocidad actual se estima para dentro de 2 meses tanto en Argentina como en CABA y en 1 mes en GBA –plazos no muy distintos a los estimados un mes atrás, con los parámetros de entonces–.
[9] Un artículo en Infobae refiere un par de estudios recientes sobre este punto y sobre la inmunidad de rebaño mencionada a continuación en https://www.infobae.com/america/tendencias-america/2020/07/23/aceleracion-de-contagios-y-una-mutacion-las-llaves-biologicas-que-podrian-generar-un-escudo-frente-a-la-pandemia/.
[10] Ver en particular Urbiztondo, S.: “Covid-19: Una actualización de la evolución de la pandemia en Argentina, y de los sensores para la flexibilización del aislamiento social”, Indicadores de Coyuntura 620, Junio 2020.
[11]Según Bill Gates, filántropo fuertemente involucrado en el financiamiento de investigación para combatir al Covid-19, estos avances continuarán acentuándose hasta que, en pocos meses, la letalidad por Covid-19 caiga sustancialmente (ver https://www.infobae.com/america/mundo/2020/07/29/bill-gates-aseguro-que-la-tasa-de-mortalidad-del-coronavirus-se-reducira-sustancialmente-para-fin-de-ano/).